Artículo Original
Epidemiología de los tumores glómicos de cabeza y cuello
Epidemiology
of Head and Neck Glomus Tumors
Ariane
Borroto González1*
http://orcid.org/0000-0003-4004-9274
Juan Gabriel
Ventura Taveras2
http://orcid.org/0000-0003-2965-2558
Manuel Enrique
Sevila Salas1
http://orcid.org/0000-0002-5458-3200
Antonio Simeón
Paz Cordovéz1 https://orcid.org/0000-0001-5740-0513
1Hospital Clínico Quirúrgico "Hermanos Ameijeiras". La Habana,
Cuba.
2Hospital
Infantil Universitario "Dr. Arturo Grullon". Santiago, República Dominicana.
*Autor para la correspondencia: arianebg@infomed.sld.cu.
RESUMEN
Introducción:
Los tumores glómicos o paragangliomas, también conocidos como quemodectomas,
son tumores benignos muy vascularizados originados en el tejido paraganglionar.
A pesar de su baja incidencia presentan potencialidad de expansión, secuelas
y complicaciones que tributan la necesidad de un diagnóstico y tratamiento
precoz.
Objetivo:
Describir el comportamiento de los tumores glómicos en pacientes atendidos
en el servicio de Otorrinolaringología del Hospital Clínico Quirúrgico
"Hermanos Ameijeiras''
Métodos:
Se realizó un estudio descriptivo, de corte transversal, en pacientes con
diagnóstico de tumores glómicos de cabeza y cuello tratados en el
período de junio 2007 a junio 2017. La información fue obtenida de
las historias clínicas y las entrevistas realizadas a los pacientes. Se
estudiaron variables sociodemográficas y clínicas.
Resultados:
Se incluyeron un total de 15 pacientes, 3 masculinos (20 %) y 12 femeninos (80
%). La edad media fue 60,4 años. Los síntomas iniciales más frecuentes
fueron acúfenos e hipoacusia en 14 pacientes que representan 93,3 % y la
localización más frecuente de estos tumores fue la yugulo-timpánica.
El medio diagnóstico estándar para todos fue la tomografía computarizada,
mientras que la radioterapia resultó el método terapéutico de
elección en todos los casos estudiados, con una respuesta satisfactoria
en la gran mayoría de ellos. Conclusiones:
Los tumores glómicos se comportan como lesiones de baja incidencia en la
población, con elementos clínicos e imagenológicos que se deben
correlacionar para su diagnóstico y decisión de la conducta terapéutica
final. La radioterapia es un medio no invasivo que ha mostrado resultados alentadores
tras su aplicación.
Palabras clave: tumores glómicos; paragangliomas; radioterapia; quemodectomas.
ABSTRACT
Introduction:
Glomus tumors or paragangliomas, also known as chemodectomas, are highly
vascular benign tumors originating in the paraganglionic tissue. Despite their
low incidence, they have potential for expansion, sequelae, and complications
that contribute to the need for early diagnosis and treatment.
Objective:
To describe the behavior of glomus tumors in patients treated in the Otorhinolaryngology
service at Hermanos Ameijeiras Surgical Clinical Hospital Hospital.
Methods:
A descriptive, cross-sectional study was carried out in patients diagnosed with
glomus tumors of the head and neck, who were treated from June 2007 to June
2017. The information was obtained from the medical records and interviews with
the patients. Sociodemographic and clinical variables were studied.
Results:
A total of 15 patients were included, 3 male (20%) and 12 female (80%). The
mean age was 60.4 years. The most frequent initial symptoms were tinnitus and
hearing loss in 14 patients, (93.3%), and the jugulo-tympanic location was the
most frequent. Computed tomography was the standard diagnostic means for all,
while radiotherapy was the therapeutic method of choice in all the cases studied,
with a satisfactory response in the vast majority of them.
Conclusions:
Glomus tumors behave as lesions of low incidence in the population, with clinical
and imaging elements that must be correlated for their diagnosis and decision
of the final therapeutic conduct. Radiation therapy is a non-invasive means
that has shown encouraging results after its application.
Keywords: glomus tumors; paragangliomas; radiotherapy; chemodectomas.
Recibido:
12/12/2020
Aprobado:
12/02/2021
INTRODUCCIÓN
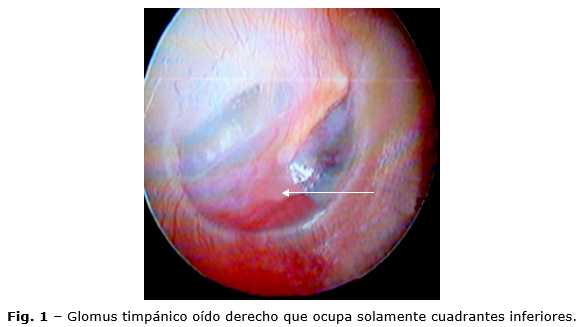
Los tumores glómicos o paragangliomas en cabeza y cuello se dividen en dos grupos: tumores de cuello (tumor del cuerpo carotídeo y paraganglioma vagal) y paragangliomas temporales (yugular, si las células cromafines se distribuyen a lo largo de la fosa yugulotimpánica por las ramas del nervio de Jacobson y de Arnold; timpánico, derivado de los cuerpos glómicos situados sobre el promontorio coclear (Fig. 1); yugulotimpánico, cuando un gran glomus yugular se extiende hacia el oído medio.(1,2)
Según Fonfach y otros,(3) la primera descripción de tejido paraganglionar corresponde a Von Halleren en el año 1743. Von Luschka en 1861 hizo el primer reporte de tumores del cuerpo carotídeo y Marchand en 1891 relató el primer paraganglioma del mismo sitio. Mascorro y Yates, en 1975, denominaron como sistema paraganglionar al grupo de células cromafines derivadas del neuroectodermo que se ubican en sitios extrasuprarrenales. La mayor parte de dichas células degenera después del nacimiento y persisten sólo en algunas localizaciones. En el área cérvico-facial se encuentran a lo largo del sistema nervioso autónomo y en los cuerpos yugulo-timpánico, vagal y carotídeo.(4)
El término tumor glómico fue usado para describir arborización o riqueza en vasos sanguíneos y nervios vistos en estas masas.(2) Durante la primera mitad del siglo XX se describió su presencia en el trayecto del nervio de Jacobson, en el perineuro vagal y en la convexidad del golfo de la yugular.(5)
Glasscock y Jackson en 1981(6) dieron a conocer una clasificación del glomus yugular y timpánico según la extensión de la masa y el lugar de origen del mismo. La clasificación de Fisch y Mattox(6) en 1982, es utilizada en paragangliomas temporales. El eminente otólogo Antonio de la Cruz(6) propuso una clasificación clínico-quirúrgica y de los abordajes quirúrgicos según extensión tumoral. Las clasificaciones referidas son muy didácticas para la elección del tratamiento, con estrategias que han sido modificadas continuamente y que en la actualidad se enriquecen con la influencia de la cirugía endoscópica de oído medio.
Se considera que los paragangliomas representan alrededor del 0,03 % de todos los tumores del cuerpo y el 0,6 % de los tumores de cabeza y cuello. El más frecuente es el glomus carotídeo que corresponde al 60 - 70 % de todos ellos.(7) El predominio es femenino (alrededor de 5/1) y la edad media de diagnóstico se sitúa entre los 50 y 60 años. El 85 % de los paragangliomas extrasuprarrenales se localiza en el abdomen, 12 % en el tórax y, sólo un 3 % en cabeza y cuello.(4)
En oído medio y mastoides, los glomus se ubican en un área anatómica rica en estructuras nerviosas y el crecimiento expansivo puede provocar graves secuelas. Son masas elásticas de color rojo que sangran profusamente con la instrumentación, no se sugiere biopsia para su diagnóstico. A medida que crecen siguen el camino de menor resistencia. Los pacientes presentan pérdida de audición conductiva y acúfeno pulsátil por transmisión directa vascular. La otoscopia muestra una masa pulsátil azul rojizo y, si se aplica presión positiva, produce blanqueamiento de la masa (signo de Pulsación o de Brown).
De forma habitual, la membrana timpánica se mantiene intacta, pero puede ser desplazada lateralmente si se extiende a través del conducto auditivo externo y cursar con otalgia u otorragia. El nervio facial puede involucrarse cuando el tumor provoca erosión ósea en hipotímpano, fosa yugular o peñasco. La arteria carótida puede estar expuesta, estos son más propensos a secretar catecolaminas y producir neuropatías que se manifiestan como disfagia, disfonía y disartria. El compromiso del seno cavernoso y la fosa craneal media resulta en hipoestesia; en fosa craneal posterior, genera ataxia y desequilibrio. En pacientes con enfermedad más extensa puede aparecer el síndrome de Vernet que afecta a los nervios craneales IX, X, XI y causa paresia o parálisis de los músculos inervados.(8,9)
Las formas múltiples se ven en aproximadamente el 10 % de los casos, siendo los yugulotimpánicos y vagales los que tienen más tendencia a ser multicéntricos. Las formas familiares de herencia autosómica dominante aparecen en un 10 % y presentan un mayor riesgo en cuanto a multifocalidad y malignización.(10)
El diagnóstico implica hallazgos positivos al examen físico asociados a estudios de imagen como la ultrasonografía, angiografía, tomografía computarizada (TC) simple, con emisión de positrones o con contraste en casos de recidiva, recurrencia o contraindicación de empleo de resonancia magnética nuclear (RMN). La RMN resulta muy eficaz y el uso de angiografía con resonancia cuatridimensional dinámica confirma, aún más, la presencia del tumor. (Fig. 2) Los estudios con radioisótopos como metaiodobencilguanidina en tumores funcionantes también son empleados. Debido a su asociación con síndromes hereditarios, se recomienda en la actualidad estudios genéticos como parte del diagnóstico.(11,12)
En Cuba fueron descritos quemodectomas de la región cervicofacial por Ferbeyre(13) en el "Instituto Nacional de Oncología y Radiobiología", se encontró un total de 28 casos de localización cervicofacial a lo largo de un período de 18 años, destacando como síntomas iniciales la pérdida de audición y el tinnitus. Los tratamientos que más se emplearon fueron la cirugía y la radioterapia.
En el año 1997, se realizó en el Hospital Clínico Quirúrgico "Hermanos Ameijeiras" la primera intervención quirúrgica de un glomus yugulotimpánico tipo III con la participación de los doctores: Diamante, Paz, Córdoba y Villar.
El Hospital Clínico-Quirúrgico "Hermanos Ameijeiras" es un centro asistencial de referencia nacional para el estudio y tratamiento de tumores glómicos de cabeza y cuello que, a pesar de su baja incidencia, resulta una enfermedad de potenciales complicaciones.
Anualmente se reciben pacientes procedentes de todas las provincias y de países vecinos, por lo que fue propósito de la investigación describir su comportamiento.
MÉTODOS
Se realizó un estudio descriptivo, de corte transversal. El universo estuvo constituido por pacientes ingresados en el período de junio 2007 a junio 2017 para estudio con diagnóstico de tumor glómico y, valorando los criterios de inclusión y exclusión, la muestra quedó conformada por 15 pacientes, se excluyeron aquellos que no contaban con historia clínica y estudios completos.
La información fue obtenida de las historias clínicas y entrevistas a pacientes y reflejada en planilla de recolección de datos. Se estudiaron las características demográficas, edad actual, signos y síntomas, localización del tumor según región anatómica afectada, medios diagnósticos empleados (imagenológicos y audiológicos), opciones de tratamiento que incluyeron radioterapia, quimioterapia y cirugía. Se valoró además la respuesta al tratamiento como: satisfactoria cuando la enfermedad estuvo controlada, sin aumentar el tumor de tamaño, ni presentar complicaciones y, no satisfactoria en caso contrario.
Se realizó revisión documental de toda la bibliografía relacionada con el tema, se buscó información en bases de datos de la Biblioteca Virtual de Salud, en: Ebsco, Medline, Lilacs, Pubmed, Elsevier, Google Scholar, SciELo Cuba, SciELo Regional y Clinical Key.
Las medidas de resumen que se utilizaron fueron las frecuencias absolutas y relativas expresadas en porcentajes para las variables cualitativas y en las cuantitativas, la media y error típico del promedio, las que se presentan en tablas. La prueba estadística utilizada para las variables cualitativas fue la Prueba Chi cuadrado o la prueba Exacta de Fisher y para la cuantitativa (edad) la prueba T para comparación de medias. En todos los casos se consideró diferencia significativa cuando p < 0,05.
El estudio fue realizado según lo expresado en la Declaración Universal sobre Bioética y Derechos humanos del 2005 y bajo el cumplimiento de la legislación vigente en Cuba, previsto en Decreto No 139 del 4 de febrero de 1988 del Ministerio de Salud Pública.
RESULTADOS
La realización de este estudio incluyó un total de 15 pacientes, 3 masculinos y 12 femeninos para una representación del 20 % y 80 % respectivamente. La edad media fue de 60,4 años, con edad mínima 41 años y edad máxima de 83 años. No hubo casos en los grupos de edades de 18 a 28 años y 29 a 39 años respectivamente. El grupo etáreo predominante incluyó a mayores de 50 años con un 73,3 %; entre los 18 a 39 años no se reportó ningún caso (Tabla 1).
Dentro de los síntomas y signos clínicos más frecuentes en los pacientes del estudio, se pueden mencionar: acúfenos e hipoacusia en 14 que representan 93,3 % para cada uno; dolor de cabeza en 5 (33,3 %); parálisis facial y vértigos en 2 (13,3 %), la tumoración cervical apareció en el 6,6 % de los casos, no hubo pacientes asintomáticos no con disfonía. (Tabla 2)
Letras diferentes indican diferencias estadísticamente significativas (p < 0,01), según prueba Exacta de Fisher.
Se encontraron con tumores glomus yugulotimpánicos 14 pacientes para 93,3 %, 5 en región yugular (33 %). Se presentaron 6 localizaciones dobles. No se encontró ningún paciente con localización tumoral vagal (Tabla 3).
A los 15 pacientes (100 %) se les realizó tomografía computarizada y audiometría tonal liminar. En 6 de ellos se realizó resonancia magnética nuclear (40 %). En 33,3% de los casos se empleó angiografía y angio-tomografía (Tabla 4).
Letras diferentes indican diferencias estadísticamente significativas (p < 0,01), según prueba exacta de Fisher
Los tratamientos empleados fueron diversos; en algunos casos se combinaron medios terapéuticos. Los 15 pacientes recibieron radioterapia (100 %) con 40 a 50G y fraccionadas en 20 a 25 sesiones; a 4 pacientes se les practicó embolización selectiva (26,6 %) y 2 necesitaron cirugía 13,3 %. Un paciente recibió cirugía de resección transmastoidea y otro, ligadura de carótida externa, no se empleó la quimioterapia (Tabla 5).
Letras diferentes indican diferencias estadísticamente significativas (p < 0,01), según prueba exacta de Fisher
En 14 de los pacientes (93,33 %), la respuesta al tratamiento fue satisfactoria, sólo 1 paciente (6,6 %), presentó complicaciones a nivel de pares craneales con trastornos de la deglución (Tabla 6).
Letras diferentes indican diferencias estadísticamente significativas (p < 0.01), según prueba exacta de Fisher
DISCUSIÓN
El estudio de los diferentes aspectos de los tumores glómicos en cabeza y cuello genera constantes investigaciones e implica la competencia multidisciplinaria de diversas especialidades por su particular localización, comportamiento y epidemiología.
Sweenney y otros,(14) en el "Vanderbilt University Hospital" de Tennessee, EE.UU.; realizaron estudio en 114 pacientes con glomus de cabeza y cuello, 102 presentaron acúfenos de tipo pulsátil y 105 pacientes debutaban con pérdida auditiva. El estudio realizado desde 1973 y hasta el 2014, también resaltó que el 90 % de los pacientes eran de sexo femenino, que concordando en casi todas las variables con este trabajo.
González-Orús y otros,(15) en estudio retrospectivo de paragangliomas cervicocefálicos diagnosticados entre 1978-2014 en el Hospital General Universitario "Gregorio Marañón", España; incluyeron 126 pacientes con 162 tumores. La edad media al diagnóstico fue 53,1 años; 87 pacientes eran mujeres (69,1 %) y 39 varones (30,9 %). Entre los tumores analizados se incluyeron 88 paragangliomas yugulotimpánicos (54,3 %), 53 carotídeos (32,7 %) y 21 vagales (12,9 %).
El glomus yugulotimpánico es un tumor benigno muy vascularizado. La incidencia de dicho tumor varía. En los Estados Unidos de América, la serie más grande es de 99 casos publicados a lo largo de 31 años, aproximadamente 1 caso en 1,3 millones. Afecta normalmente a adultos entre 20 y 60 años, siendo más frecuente en mujeres, en relación 4:1; la incidencia es mayor en pacientes con hipoxia crónica o habitantes de zonas con mayor altura sobre el nivel del mar. Alrededor de 10 % tendrá agregación familiar, y suele ser múltiple hasta en 35 a 50 % de los casos.(9)
Son generalmente de crecimiento lento, con un intervalo entre los síntomas iniciales y el diagnóstico de 4,2 años. El pico de incidencia ocurre durante la quinta década, tumores que surgen en pacientes muy jóvenes tienden a ser más agresivos, multifocales y con más probabilidad de secretar sustancias vasoactivas.(8)
Los tumores de glomus timpánico que surgen en el oído medio son pequeños y presentan síntomas tempranos de pérdida auditiva conductiva y tinnitus pulsátil. Se puede ver una masa detrás de un tímpano intacto. Los tumores pueden perforar la membrana como pólipos que sobresalen en el canal externo. Mondragón y otros,(10) reportan como síntoma primario en 73 pacientes con glomus, el tinnitus pulsátil (50 %); hipoacusia conductiva (30 %) y, menos frecuente, otalgia (7 %) y otorrea (3 %). Fukushima(16) informó que 17 (12 %) de 145 pacientes con tinnitus pulsátil, tenían tumor de glomus.
Según Ahumada y otros,(17)Casale y otros,(18), Catalá y otros(19), el síntoma más frecuente del glomus timpánico suele ser acúfeno pulsátil e hipoacusia neurosensorial, conductiva o mixta.
Stepanova y otros,(20) en estudio realizado en 30 casos, observó 11 casos con forma timpánica (37 %) y 19 casos (63 %) con forma timpanoyugulares. Las formas timpanoyugulares se caracterizan por presentar una parte del tumor en la luz de la yugular, al menos en el agujero yugular, y una extensión del tumor en sentido anterior en la porción petrosa del hueso temporal a lo largo de la carótida intrapetrosa.
En la presente investigación, se reportaron dos pacientes con tumores simultáneos en dos localizaciones diferentes, uno con localización carotídea-yugular y otro con carotídea-timpánica, aspecto que ha sido compartido por otros autores como Szymanska y otros,(1) que en 84 pacientes con paragangliomas, encontraron que 16 % de ellos tenían localizaciones tumorales múltiples. El diagnóstico por imagen es necesario antes de decidir el tratamiento. La tomografía computarizada es tradicionalmente usada como método primario de diagnóstico para reconocer cambios en el hueso temporal.(18)
Raza y otros(21) en Pakistán y, Omram y otros(22) en Egipto, plantean que la tomografía computarizada es la mejor modalidad en la investigación de los tumores glómicos que permite observar la fosa posterior del cráneo, el canal normal de la carótida y el tejido blando del promontorio coclear.
El reporte de Wong y otros,(23) realizado en el sur de Australia, informa que el medio diagnóstico utilizado por ellos en estudio de 15 años en 15 pacientes, fue la RMN para determinar la extensión tumoral y el empleo de la tomografía para precisar la extensión de la destrucción ósea, lo que concuerda con este estudio donde fueron aplicadas ambas técnicas.
Los medios de imagen son de vital importancia para investigar los tumores glómicos de cabeza y cuello y el diagnóstico imagenológico es la primera modalidad de investigación. La combinación ideal es la utilización de tomografía contrastada, RMN y angiografía.(24)
En la investigación realizada el medio más frecuente fue la TC por la disponibilidad tecnológica, seguido de RMN, angiografía y, en varios casos, fue utilizada la combinación de los mismos.
El tratamiento de los tumores glómicos incluye varias modalidades. La radioterapia constituye un tratamiento eficaz de los paragangliomas con tasa de control tumoral equivalente o incluso mejor que la cirugía. Es una excelente opción no invasiva con alta tasa de control local, sin secuelas neurológicas ni vasculares. Se emplea en enfermedad avanzada no susceptible a cirugía, tumores no resecados en su totalidad y lesiones recidivantes. Las técnicas de radioterapia moderna permiten administrar altas dosis al volumen tumoral, producir fibrosis de la vasculatura fina del tumor, proteger tejidos subyacentes y disminuir la toxicidad aguda y crónica. Datos recientes de la bibliografía muestran otras opciones como: el Gamma Knife, la radiocirugía estereotáctica de aceleración lineal y Cyber Knife logran buenos índices de control de tumores y de los síntomas, que varían de 71 al 100 % y de 88 % al 100 %, respectivamente.(11,25)
Todos los pacientes estudiados recibieron tratamiento con radioterapia y se logró el control de la enfermedad en la mayoría de los enfermos, sustentado este criterio por la evolución satisfactoria en términos de mejoría subjetiva como disminución o desaparición del tinnitus, desaparición de la cefalea, ausencia de vértigos y sensación más confortable en el oído afectado. Wong y otros(23) y Van Hulsteijn y otros(26) concluyeron que las radiaciones resultan similares a la cirugía en el control de tumores, pero con menor riesgo de complicaciones serias.
Se describió la embolización en 4 de los casos estudiados, 2 de ellos antes de la cirugía (26,6 %). Este aspecto es compartido por otros autores como Devuyst y otros(27) que describen un grupo de pacientes con glomus yugulotimpánico que fueron tratados con una embolización pre-quirúrgica con etanol en el tumor y luego resección quirúrgica. La terapia combinada resultó un control de la enfermedad a largo plazo, con disminución de los síntomas, sin daños a pares craneales y con mejora auditiva en 4 de 6 pacientes.
Una modalidad alternativa de tratamiento es la resección endoscópica de los tumores glómicos timpánicos de pequeño tamaño. Los estudios concluyen que es un proceder viable, efectivo, que permite al otocirujano tener acceso transcanal para una remoción rápida, segura y más cómoda para el paciente, con resultados muy alentadores referidos a pocas complicaciones trans y posoperatorias, mejoría inmediata de síntomas y signos. Cuenta con ventajas y desventajas, consideración importante para una correcta selección de los casos, tecnología de apoyo y preparación del cirujano.(28,29,30,31) Las tendencias actuales están encaminadas a desarrollar esta técnica.
Se concluye que, los tumores glómicos se comportan como lesiones de baja incidencia en la población, con elementos clínicos e imagenológicos que se deben correlacionar para su diagnóstico y decisión de la conducta terapéutica final. La radioterapia es un medio no invasivo que ha mostrado resultados alentadores tras su aplicación.
REFERENCIAS BIBLIOGRÁFICAS
1. Szymanska A, Szymanski M, Czekajska E, Gołabek W, Szczerbo‑Trojanowska M. Diagnosis and management of multiple paragangliomas of the head and neck Eur Arch Otorhinolaryngol 2015;272:1991-99
2. Salgado G, Marin D, Espinosa K, Ramírez J. Paragangliomas: Métodos de imagen y correlación histopatológica. Anales de Radiología México 2009,4:307-17.
3. Fonfach C, Imigo F, Sánchez G, Massri D, Mertens R, Sánchez A. Tumor de glomus carotídeo, a propósito de un caso. Cuadernos de. Cirugía de Chile. 2009;23:28-32
4. Wasserman P, Savargaonkar P. Paragangliomas: Classification, pathology, and differential diagnosis. Otolaryngol Clin North Am 2001;34:845-62.
5. Myssiorek D. Head and neck paragangliomas: An overview. Otolaryngol Clin North Am 2001;34:829-36.
6. Zottis-Grapiglia C, Diaz-Castillejos A, Rehder R, Borba L. Glomus yugular: Revisión de la literatura y técnica quirúrgica. Revista Mexicana de Neurociencias 2015;16(1):73-89.
7. Naik S, Shenoy A, Nanjundappa R, Chavan P, Sidappa K, Amritham, Gupta S. Paragangliomas of the Carotid Body: Current Management Protocols and Review of Literatura. Indian J Surg Oncol 2013;4(3):305-312
8. Johnson J, Rosen C. Tumores glomicos. Bailey's Head and Neck Surgery Otholaringology. 5th Edition ,2014
9. Reyes-Carmona J, Salazar-Olmedo D, Vargas-Román A. Jugulotympanic glomus tumor, case presentation. Acta méd. costarric 2020;62(1):43-46.
10. Mondragón A, Montoya G, Shuchleib S. Tumor de cuerpo carotídeo (paraganglioma) Anales de Medicina. Mexico. 2003;48(4):233-36.
11. Reyes R, Undareta N, Aguirre L,Ruan L, Oh S, Vera A, Hernández N, Aguero B. Utilidad de la Radioterapia en el tratamiento de los paragangliomas de cabeza y cuello. Revista Venezolana de Oncología. 2018,30(4):236-45.
12. Maurer C, Aschendorff A, Urbach H. Diagnosis of a tympanic paraganglioma with CT perfusion imaging: a technical note and case description. Case Reports. Neuroradiol J., 2018;31(3):324-27.
13. Ferbeyre L. Quemodectomas de la región cervico facial Instituto Nacional de Oncología y Radiobiología, Rev. Cubana Med. 2004;42(1):46-51.
14. Sweeney AD, Carlson ML, Wanna GB, Bennett ML. Glomus tympanicum tumors. Otolaryngol Clin North Am. 2015;48(2):293-304.
15. González- Orús RJ, Arístegui MA, da Costa J, Martinez T, Scola B. Paragangliomas de cabeza y cuello: experiencia en 126 pacientes con 162 tumores. Revista acta otorrinolaringológica española. 2015;66(6):332-41
16. Fukushima H, Hara H, Paparella M, Oktay M, Schachern P, Cureoglu S. Bilateral glomus tympanicum tumors: Human temporalbone study. Clin Pract. University of Minnesota. 2018;10;8(3):1035.
17. Ahumada F, Santillán J, Escobar D, Cubillos L, Guerra F. Masa pulsátil en oído medio: diagnóstico y manejo quirúrgico del glomus timpánico. Boletín de la Asociación Madrileña de Otorrinolaringología 2015;10 72-77.
18. Casale M, Sabatino L, Greco F, Moffa A, Vella P, Quattrocchi C, Salvinelli F. A reddish pulsatile mass beyond tympanic membrane: think before act! Eur Rev. Med. Pharmacol Sci 2016;20:4837-39.
19. Catalá A, Vega P, Peña J, Castaño M, Rodríguez V. Paraganglioma yugulotimpánico. Diagnóstico por imágenes y presentación de un caso. REVISTA FASO 2015;22(3):79-81
20. Stepanova E, Vishnyakova М, Sambulov V, Mukhamedov I. CT and MRI imaging of glomus tumors of the temporal bone. Medical Visualization . (In Russ.). 2018;(3):26-32. DOI: https://doi.org/10.24835/1607-0763-2018-3-26-32
21. Raza S, Hussain A, Saboor H, Qureshi M. Glomus Tympanicum Tumor - A rare presentation in a tertiary care hospital of Peshawar. Pakistan. NJMS. 2016;1(3):138-40
22. Omran A, Badr El-Dine M, Eshmawy A. Surgical management of the facial nerve in various skull base pathologies through different lateral skull base approaches. The Egyptian Journal of Otolaryngology 2017;33:484-89
23. Wong B. Glomus Jugulare Tumours: A 15 radiotherapy experience in South Australia. Journal of Clinical Neuroscience. 2014;21:456-61.
24. Galagali J, Singh I, Kumar S, Gupta A. Recurrent glomus jugulotympanicum: a case report. Int J Otorhinolaryngol Head Neck Surg 2016;2:47-52.
25. Celis-Aguilar E, Jiménez-García L, Arteaga-Yáñez Hl. Radioterapia estereotáctica como tratamiento primario de glomus yugular. Anales de Otorrinolaringología. Mexico 2017;62(4):242-47.
26. Van Hulsteijn LT, Corssmit EP, Coremans IE, Smit JW, Cansen JC, Dekkers OM. Regression and local control rates after radiotherapy for jugulotympanic paragangliomas: systematic review and meta-analysis. Radiother Oncol 2013; 106:161-68.
27. Devuyst L, Defreyne L, Marleen P, Geukens S, Dhooge I. Treatment of glomus tympanicum tumors by preoperative embolization and total surgical resection. American journal of otolaryngology - head and neck medicine and surgery. 2016; 37:544-51.
28. Kaul VF, Filip P, Schwam ZG, Wanna GB Nuances in transcanal endoscopic surgical technique for glomus tympanicum tumors Am J Otolaryngol. 2020;41(5):102-62.
29. Daneshi A, Asghari A, Mohebbi S, Faradi M, Farahani F, Mohseni M. Total Endoscopic Approach in Glomus Tympanicum Surgery. - Iran J Otorhinolaryngol. 2017;29(5):305-11.
30. Isaacson B, Nogueira J. Endoscopic Management of Middle Ear and Temporal Bone Lesions Otolaryngol Clin North Am. 2016;49(5):1205-14.
31. Killeen D, Wick C, Hunter J, Rivas A, Wanna J, Nogueira J, Isaacson B. Endoscopic Management of Middle Ear Paragangliomas: A Case Series. Head and Neck Surgery, University of Texas 2017;38(3):408-15
Conflicto de intereses
Los autores refieren no tener conflicto de intereses.
Contribuciones de los autores
Ariane Borroto González: Capacidad para responder ante todos los aspectos relacionados con el artículo, concepción del estudio, recolección de datos, búsqueda bibliográfica y análisis e interpretación de los resultados y aprobación final del manuscrito.
Juan Gabriel Ventura Taveras: Capacidad para responder ante todos los aspectos relacionados con el artículo, concepción del estudio, diseño del trabajo de investigación, procesamiento estadístico y análisis e interpretación de los resultados.
Manuel Enrique Sevila Salas: Concepción del estudio, diseño del trabajo de investigación, análisis e interpretación de los resultados, revisión crítica de su contenido y aprobación final del manuscrito.
Antonio Simeón Paz Cordovéz: Concepción del estudio, diseño del trabajo de investigación, análisis e interpretación de los resultados, revisión crítica de su contenido y aprobación final del manuscrito.